初診の方06-6281-9000
再診の方06-6281-3788(初診電話が繋がらない場合はこちらへ)
事務局(患者様以外の方):06-6281-8801
月・火・木・金18時30分まで水・土16時まで祝13時まで
UTERINE FIBROID
子宮筋腫について
ABOUT子宮筋腫とは?
子宮筋腫とは、子宮の筋肉細胞が増加または腫大しできる良性の腫瘍、コブのようなものです。小さいものも含めると、30歳以上の女性の3人に1人はもっていると言われています。多くの人は、自覚症状がなく、妊娠や出産にも影響のない小さな筋腫ですので、筋腫と診断されても、それだけで不安に思うことはありません。

Cause子宮筋腫の原因
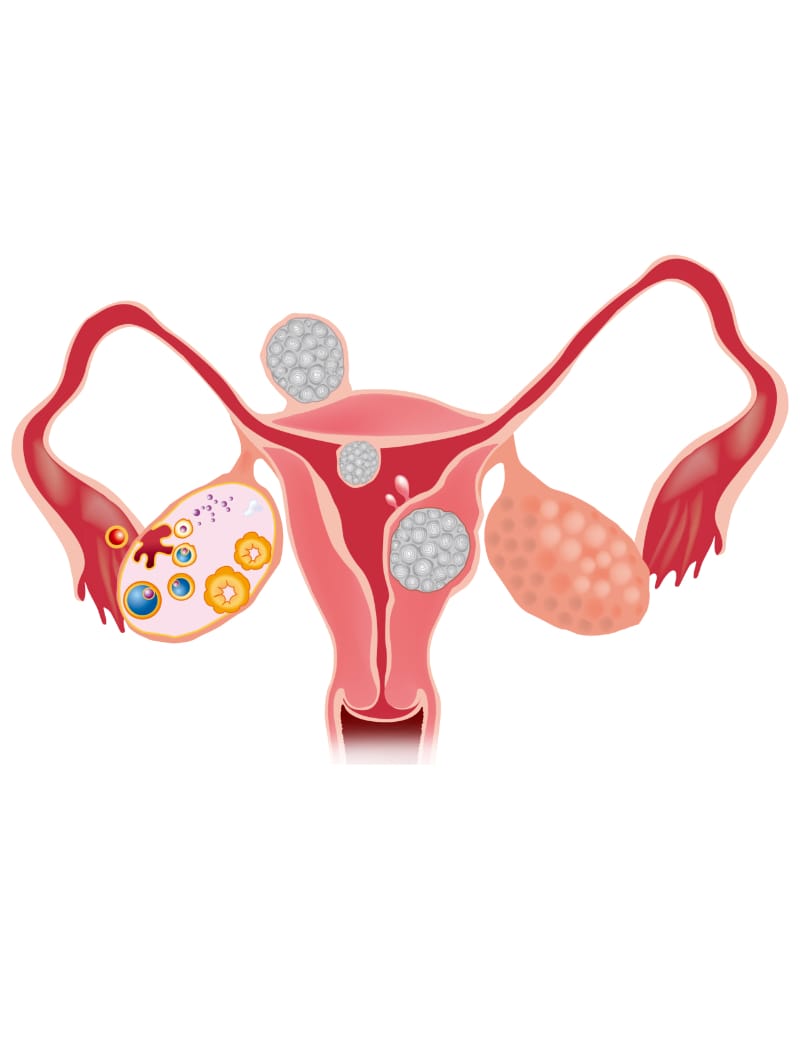
子宮は内側から、粘膜、筋肉、漿膜(しょうまく)で構成されています。粘膜は子宮体部では子宮内膜と呼ばれ、受精卵が着床する場所(胎児のベッド)です。妊娠しなければ毎月はげ落ちて子宮外に出てきます。これが月経(生理)です。筋腫は女性ホルモン(エストラジオール)の影響を受けて増加または腫大します。
筋肉細胞のエストラジオールに対する感受性が強いか、エストラジオールの量が過剰か、またはその両方かです。筋肉の増大の仕方は、子宮全体が大きくなる場合、局所的に筋肉が増大する場合など様々です。閉経(卵巣内からエストラジオール分泌がなくなる状態)になれば、筋腫は自然に縮小します(治ります)。また、母親や姉妹に続いて見つかる場合が多く、何らかの遺伝的要素はあるのではないかと言われています。
近年では、子宮筋腫が20代の若い女性にも発見される例が増えています。この背景には性成熟の低年齢化があるのではないかと考えられています。言い換えると、女性の体格の向上により初経年齢が早まっていることによって子宮筋腫ができたり、育ったりしていく環境が早い時期に整うといえます。近年の女性の初潮の早まりや、晩婚化による出産時期の高年齢化など、女性のライフスタイルの変化が、子宮筋腫の増加の原因の1つとも言われています。
Symptoms子宮筋腫の症状
子宮筋腫は子宮にできる良性の腫瘍のためにいろいろな症状が出ます。子宮にできた腫瘍は、筋肉を押しのけるような形で大きくなったり、子宮の外側に向かって張り出したりするもので、がんや肉腫のような悪性の病気ではありません。
また、ほかの臓器に転移するようなこともありません。子宮筋腫が命にかかわることはまずありませんが、中には強い症状のために日常生活が妨げられたり制限されたりする方もいます。

過多月経
一番多いのは、過多月経や月経痛、過長月経です。とくに子宮の内側の粘膜に腫瘍ができる粘膜下筋腫では、筋腫が子宮の内側に飛び出していたり、子宮を引き伸ばして変形させ、子宮の収縮も悪くなるため、出血量が増え、ひどい貧血をきたすことがあります。
女性で原因がはっきりしない貧血を認めた場合には、よく婦人科へ紹介されますが、それは筋腫による過多月経を疑ってのことです。また、茎が細い粘膜下筋腫や漿膜下筋腫では、筋腫自体が捻じれることで、激痛や炎症を引き起こすこともあります。
頻尿・便秘
子宮筋腫が前方に発育すると、子宮の前には膀胱があるので筋腫が膀胱を圧迫してトイレが近くなったり、逆に尿がスムーズに出せなくなったりしてしまいます。また、後方に発育した場合は、大腸を圧迫することになり便秘になります。
腎臓の腫れ
自覚症状がなく筋腫が相当に大きくなってくると、尿管が圧迫され、「水腎症」と言って腎臓が腫れてしまうこともまれにあります。
不妊症
子宮筋腫の発生場所によっては受精卵の着床を妨げたり、卵管の通過障害となったりして、不妊症の原因となることもあります。
また正常な場合と比べて、子宮筋腫をもった妊婦さんでは流産や早産の可能性が高いことも分かっています。
その他
子宮筋腫が前方に発育した場合、あるいは筋腫を含めた子宮全体が巨大化した場合、自分でさわれますし、また見ただけでもわかるようになります。まれに、妊婦さんのようなお腹になって初めて婦人科を受診し、お臍の高さを超えるくらい大きな筋腫が発見される患者様もいらっしゃいます。その場合も、本人は何となく太ったという程度の自覚症状しかない場合もあるのです。大きくなると手術による体の負担も大きくなります。
Inspection子宮筋腫の検査
基本的には「問診」「内診」「超音波検査」という順番で子宮筋腫の検査を行いますが、触診、超音波(エコー)、細胞診(がん検診)、MRI(核磁気共鳴法)などの画像診断等などの検査方法を用いて、複合的にさまざまな検査を行ったうえで総合的に診断することになります。
子宮筋腫と同じように、子宮の筋肉から発生する悪性の腫瘍を肉腫といいますが、これとの鑑別は主にMRIを用いますが、確定はできません。肉腫が疑われた場合は、積極的に手術を行う必要があります。

外診、内診
まず下腹部に手を当てて、コブや炎症がないかなどを確認します。そして内診では、子宮筋腫を含めた子宮全体の大きさやかたち、表面の状態やかたさなどを調べます。また、周囲との癒着を起こしていないかも調べます。
超音波(エコー)
通常は、経腟超音波(腟内から超音波プローベを子宮や卵巣にあてて診断する)を用いて、簡単に子宮筋腫は描出されます。ただし、極端に大きい場合には、経腹超音波(腹壁に超音波プローベをあてる)を用いなければ描出しきれない場合もあります。いずれも子宮筋腫の大きさや数や位置、子宮内膜への干渉の有無、そして筋腫のタイプや卵巣の状態がある程度評価でき、痛みや副作用もありません。
MRI検査(核磁気共鳴画像法;Magnetic Resonance Imaging)
磁気を利用して身体の内部を画像化する検査方法です。超音波検査よりはっきりした画像が得られるため、子宮筋腫か子宮腺筋症かなど区別がつきにくい場合や、子宮肉腫と鑑別する場合などに行われる検査方法です。
子宮鏡検査
胃カメラよりも細い(径は3mm程度)カメラを子宮内に挿入し、子宮内腔の状態を見る検査方法で、特に粘膜下筋腫の有無や、筋層内筋腫がどの程度、子宮内腔に突出しているかを調べます。
Diagnosis子宮筋腫の診断
子宮に腫瘍が見つかった場合は、子宮腫瘍、あるいは子宮筋腫の可能性があります。子宮の筋層に発生する腫瘍には、良性の「筋腫」と、ガンより悪性度の高い「肉腫」の二つがあります。肉腫は非常にまれな疾患ですが、増大する速度の速い筋腫や、MRI検査で肉腫が否定できない場合には、確定診断を含めた手術療法が必要となります。
筋腫と診断された場合、子宮内膜との位置関係が重要です。子宮筋腫の「大きさ」「筋腫の数」「場所」の3点があります。この中で最も重要な点は筋腫のできている「場所」です。子宮は妊娠し、胎児を育てる臓器ですから、胎児が着床するベッドである子宮内膜と子宮筋腫との位置関係(筋腫が子宮内膜に及んでいるかどうか)が問題となります。
子宮筋腫が子宮内膜に及んでいなければ、月経に関する異常(過多月経とそれによる貧血、月経痛、過長月経など)や妊娠に関する異常は起こりません。ただし、大きさによっては、妊娠、出産の経過に影響を及ぼす場合があります。

漿膜下(しょうまくか)筋腫
子宮の外側に発育する筋腫です。大きさが10cm以上に達する場合でも外向きに発育しているので、子宮内膜に無関係ですから貧血や月経に関する異常(過多月経、月経痛等)は認められません。ただし10cm以上に巨大化した筋腫は茎を有している場合があり、捻転(ねんてん)が起こり、激しい腹痛を伴うこともあり注意が必要です。この場合は緊急手術になります。
筋層内筋腫
子宮の筋層内にある筋腫です。小さい(3cm以下)と無症状です。筋層内でも発育して大きくなる(4cm以上)と月経量が増量し、過多月経を呈するようになります。特に子宮内膜を圧排するほど、内側へ突出してくると、粘膜下筋腫と同様に、着床障害や流産の原因にもなります。
粘膜下筋腫
子宮内膜を筋腫が下から持ち上げている状態です。子宮内膜に影響しますから、月経に関する異常(過多月経、過長月経、過多月経による貧血、月経痛など)が現れます。内腔へ飛び出した筋腫が伸びてきて、腟内まで出てきた場合には、筋腫分娩と呼ばれます。不妊症と最も関連性の高い筋腫で、超音波検査で疑われた場合は、子宮鏡検査を行う必要があります。
頸部筋腫
子宮の頸部にこぶができる筋腫です。頸管(出口)が狭くなり、生理痛の原因になる場合もあります。また、前方に発育すると膀胱を圧迫して頻尿になります。
Prevention子宮筋腫の予防
残念ながら子宮筋腫の予防法は判明していません。子宮筋腫は女性ホルモンで発育しますので、閉経すれば卵巣からの女性ホルモンは分泌されなくなり、筋腫は縮小していきます。
動物性高脂肪食はエストロゲン過剰になりやすいという説もあり、乳癌の発生リスクを高めることが確かめられていますが、子宮筋腫の発生や進行との関連は証明されてはいません。
Treatment子宮筋腫の治療
最適な治療を選ぶには、子宮筋腫の正確な大きさや位置(特に子宮内膜への干渉)、最も期待する効果(例えば妊娠や貧血の改善)、その効果をもたらしうる最善の治療法とその効果持続期間や合併症などについて、よく検討する必要があります。
従来は、にぎりこぶし以上の子宮筋腫は手術が勧められ、画一的な治療が行われてきました。
しかし、現在は子宮筋腫の診断精度が向上し、画期的な治療機器の開発により治療法も多様化し、保存的治療としての漢方も見直されています。
手術療法を選択する場合でも、子宮鏡下手術から、腹腔鏡手術、開腹手術があり、それぞれで入院・休業の日数・費用は異なります。また、妊娠を希望するか、再発しない確実性を重視するか、閉経までの長い期間、服薬や通院をしてでも手術は回避したいなど、患者様それぞれに、こだわりや事情があります。個々の患者様の希望やライフスタイルに合わせた治療法が選べる時代になってきています。
無症状なら治療は不要ですが、子宮筋腫の大きさ,位置,数,はさまざまで、症状も個人差が大きいものですから、適する治療法はひとりひとり異なってきます。

手術を用いない保存的治療としては,鎮痛剤,貧血に対する治療,GnRHアゴニスト(点鼻薬,注射薬)を用いて下垂体ホルモンの分泌を低下させ、女性ホルモンの上昇を抑える治療(偽閉経療法),漢方薬などが用いられます。
保存的治療でコントロールが難しい場合や、不妊症や流産の原因になっていると考えられる場合は、手術療法を考えることになります。手術療法は、子宮筋腫だけを取り子宮を残す「筋腫核出術(子宮温存手術)」と、子宮を全部摘出する「子宮全摘術」のふたつに大きく分かれます。
筋腫核出術は妊娠の可能性を残せる一方で、筋腫が再発する可能性も残ります。筋腫を核出する際には、筋腫の場所や大きさなどで可能なアプローチ法が異なります。粘膜下筋腫では、検査で用いる子宮鏡よりも直線的で硬い硬性鏡(レゼクトスコープ)を使って、筋腫を削り取る方法があります。現在は、筋層内筋腫の核出術でも一般的に腹腔鏡手術が行われており、身体への侵襲が少なく、入院期間も短いという利点があります。
ただし、子宮肉腫が疑われる場合や、極端に大きい場合、腹腔内の癒着が高度である場合は、開腹手術を実施することになります。その他に子宮動脈塞栓術、集束超音波治療(FUS;Focused Ultrasound Surgery)などの新しい切らない治療もあります。
最後に、子宮筋腫の手術にはいくつかの方法がありますが、できるだけ侵襲が少なくて、できるだけ確実な手術が求められていることは言うまでもありません。しかし、高度な手術療法を行えるかどうかは、その医療施設が有する設備や医師をはじめとするスタッフの技量によって決まります。
また、妊娠・出産に子宮筋腫がどのくらい影響を与えるのかについても、多くの症例を経験した不妊治療の専門医や、周産期の専門医に相談する必要があるでしょう。単に、子宮筋腫の治療といっても、こうした多くの専門医の意見を参考にしながら、自分にとって最良の治療法を探っていきましょう。
春木レディースクリニックに
ご相談ください
春木レディースクリニックに ご相談ください
初診の方06-6281-9000
再診の方06-6281-3788
(初診電話が繋がらない場合はこちらへ)
事務局(患者様以外の方):06-6281-8801
月・火・木・金18時30分まで
水・土16時まで
祝 13時まで



